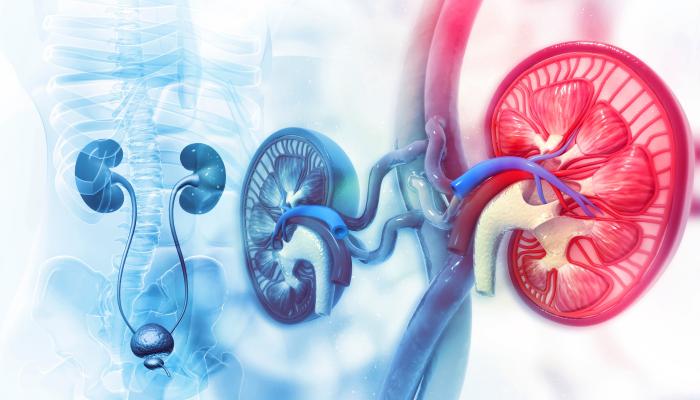
زراعة الكلى
لدى الأشخاص الذين يعانون من تدهورٍ في وظائف الكلى نتيجةَ أمراضٍ مختلفة، يبذل أطباءُ الكلى أقصى جهودهم للحدّ من تلف الكلى الحاصل وإعادة تأهيلها إن أمكن.الهدف هو جعل الكلى الخاصة بالشخص تعمل لأطول فترة ممكنة. على الرغم من جميع التدخلات، عندما يصل قصور الكلى إلى المرحلة النهائية، يكون العلاج ضرورياً لبقاء المريض على قيد الحياة. في الوقت الحاضر، تعد زراعة الكلى العلاج الأمثل لجميع المرضى الممكنين.
في حالة المرض، فإن أول رد فعل يحدث لدى كل شخص هو الرغبة في إعادة إجراء الفحص، معتبرين في كثير من الأحيان أن هناك خطأ في الفحوصات. عندما تشير النتائج إلى نفس الوضع، يتبع ذلك الغضب ثم اليأس. في هذه العملية الصعبة، من المهم للغاية أن يتأكد المتخصصون في الرعاية الصحية من أن تلف الكلى لا رجعة فيه. في هذه المرحلة، فإن نتائج الفحص والتقييم ونتائج الفحص الإشعاعي وتاريخ المريض؛ تكشف عن مسار المرض بوضوح.
يتم تقييم المرضى على مرحلتين
عند المرضى المصابين بالقصور الكلوي في مرحلته النهائية، والذين يعانون من فقدانٍ غير قابل للعكس لوظائف الكلى، تُجرى تقييمات زراعة الكلى على مرحلتين. أولاً وقبل كل شيء، يتم فحص ما إذا كانت هناك حالة تمنع زراعة الكلى للمريض. يتم تقييم جميع أنظمة الأعضاء بشكل منهجي. صحة الجهاز القلبي الوعائي هي مجال تقييم مهم في هذه المرحلة. يتم تقييم جميع الأمراض المصاحبة للمرضى، وفحوصات الدم، والفحوصات الإشعاعية فيما يتعلق بزراعة الكلى. يتم تنفيذ خطة يمكن فيها أيضاً علاج جميع المشاكل الإضافية التي تم اكتشافها. نتيجة لذلك، هناك بديلان للمرضى الذين ليس لديهم مشكلة في زراعة الكلى.
- زراعة الكلى التي سيتم الحصول عليها من خلال التبرع بالأعضاء من أشخاص متوفين
- زراعة الكلى التي سيتم إزالتها من متبرع حي.
عند المرضى المصابين بالقصور الكلوي في مرحلته النهائية، والذين يعانون من فقدانٍ غير قابل للعكس لوظائف الكلى، تُجرى تقييمات زراعة الكلى على مرحلتين. أولاً وقبل كل شيء، يتم فحص ما إذا كانت هناك حالة تمنع زراعة الكلى للمريض. يتم تقييم جميع أنظمة الأعضاء بشكل منهجي. صحة الجهاز القلبي الوعائي هي مجال تقييم مهم في هذه المرحلة. يتم تقييم جميع الأمراض المصاحبة للمرضى، وفحوصات الدم، والفحوصات الإشعاعية فيما يتعلق بزراعة الكلى. يتم تنفيذ خطة يمكن فيها أيضاً علاج جميع المشاكل الإضافية التي تم اكتشافها. نتيجة لذلك، هناك بديلان للمرضى الذين ليس لديهم مشكلة في زراعة الكلى.
- زراعة الكلى التي سيتم الحصول عليها من خلال التبرع بالأعضاء من أشخاص متوفين
- زراعة الكلى التي سيتم إزالتها من متبرع حي.
التبرع من المتوفى (الجثة)
يتم إدراج الأشخاص الذين هم مواطنون من الجمهورية التركية والذين تم تشخيص إصابتهم مؤخراً بالفشل الكلوي في قائمة الانتظار الوطنية للأعضاء عندما يتم تقييمهم على أنهم ""مؤهلون للزراعة"". في هذه القائمة، تم تسجيل حوالي 25000 مريض. عندما يتم التبرع بأعضاء مريض توفي في العناية المركزة ومؤهل للتبرع بالأعضاء، يتم توزيع الأعضاء المتبرع بها تحت إدارة وحدات التنسيق الوطنية والإقليمية التي تديرها وزارة الصحة. يتم توزيع الأعضاء على أساس فصيلة الدم والتوافق النسيجي.
تقوم وزارة الصحة بإخطار المرضى المؤهلين من بين المرضى المنتظرين في القائمة إلى المركز. تتم دعوة هؤلاء المرضى إلى مراكز زراعة الأعضاء وتقييمهم. يتم إجراء زراعة الكلى للمريض الأنسب، بشرط أن يكون المريض المسجل في المقام الأول في القائمة هو الأول. لا يوجد وقت واضح لإخبار المريض المسجل حديثاً عن المدة التي يجب أن ينتظرها لتلقي عضو. كما أن هناك مرضى ينتظرون في القائمة منذ سنوات ولا يمكنهم الحصول على هذه الفرصة، هناك مرضى تمت زراعتهم بعد شهر واحد من التسجيل. معدلات التبرع بالأعضاء، والتوافق في الدم والأنسجة، ووقت الانتظار في القائمة لها تأثير كبير على تحقيق هذه الفرصة.
""بطاقة التبرع بالأعضاء"" هي وصية
العامل الأكثر أهمية هو وعي المجتمع بالتبرع بالأعضاء. لهذا السبب، من المهم والقيّم للغاية أن يعمل جميع المرضى وأقاربهم كرسل وأن ينقلوا إلى دائرتهم المقربة مدى أهمية التبرع بالأعضاء. الأهم من ذلك هو أن يصبح جميع مرضى فشل الأعضاء وأقاربهم متبرعين بالأعضاء. بما أنه لا يوجد تفسير للمرضى الذين لديهم أمل في العلاج بالأعضاء المتبرع بها وأقاربهم عدم التبرع بالأعضاء. نقطة مهمة يجب معرفتها هي أن إصدار بطاقة التبرع بالأعضاء هو في الواقع مجرد وصية. لأنه إذا توفي شخص في العناية المركزة على الرغم من جميع التدخلات، فإن التبرع بالأعضاء لا يحدث بدون موافقة عائلته حتى لو تم إصدار بطاقة التبرع بالأعضاء.
عدد كبير جداً من المرضى في انتظار الزراعة، عدد أقل من المتبرعين
باستثناء العناية المركزة، في الوفيات التي تحدث في المنزل أو في الشارع، فإن التبرع بالأعضاء غير وارد. من حيث إعطاء فكرة عامة، يتم إجراء حوالي 500 تبرع من المتوفين سنوياً لـ 25000 مريض في قائمة الانتظار في بلدنا. على الرغم من العدد الكبير من المرضى المنتظرين، لا يمكن علاج العديد من المرضى بسبب قلة التبرعات نسبياً.
زراعة الكلى من متبرع حي
هي طريقة لزراعة الأعضاء تدخل حيز التنفيذ بسبب عدم كفاية التبرع من المتوفين. وهي تعتمد على تبرع شخص سليم بكلية واحدة. يمكن إجراء زراعة الكلى من متبرع حي، التي تم إجراؤها لأول مرة في عام 1954، اليوم نتيجة للفحص والتفتيش التفصيلي للمرشح المتبرع ضمن قواعد صارمة. الفكرة الأساسية هي علاج مريض في الأسرة بمساعدة فرد من العائلة السليم. لذلك، فإن تحديد ما إذا كان من المناسب للمرشح المتبرع أن يتبرع بكلية هو النقطة الأهم. في الأشخاص الذين يتقدمون برغبتهم في التبرع بالكلى لأقاربهم، لا يتم فحص صحة كليتهم فقط.
يتم تقييم جميع أجهزة الأعضاء، ويتم إجراء تحليل المخاطر، ويتم الفحص من الرأس إلى أخمص القدمين بطرق المختبر والتصوير. إذا تم اكتشاف حالة معيقة نتيجة للفحوصات، يتم بدء العلاج للمشكلة. بينما تمنع بعض هذه الحالات بالتأكيد أن يكون المرء متبرعًا بالكلى، يمكن إجراء تقييم الزرع مرة أخرى بعد علاج بعض المشاكل المؤقتة. لذلك، فإن الأولوية الأولى في زراعة الكلى من متبرع حي هي التقييم بأن المرشح للمتبرعين بالكلى لن يتعرض للضرر.
إذا لم يكن هناك متبرعون مناسبون بين الأقارب المقربين
لكي يتبرع شخص بأعضاء لشخص آخر، يجب أن تكون هناك صلة دم حتى الدرجة الرابعة. إذا لم يجد المريض متبرعًا مناسبًا بين أقاربه، يمكن إجراء زراعة الأعضاء من أصدقائه غير الأقارب له بشرط حصولهم على موافقة لجنة الأخلاقيات. لجنة الأخلاقيات تتبع مديرية الصحة بالمحافظة.
البديل الآخر في زراعة الكلى من متبرع حي هو «الزراعة المتبادلة». وهو يعتمد على تبادل الكلى بين زوج متبرع آخر لديه مشكلة مماثلة لدى المتلقين الذين لديهم عدم توافق في الأنسجة أو الدم مع متبرعيهم. عملية وعلاج زراعة الكلى المتبادلة هي نفسها.
- أقارب الدرجة الأولى: الزوج/الزوجة، الأم، الأب، الطفل
- أقارب الدرجة الثانية: الأخ/الأخت، الجدة، الجد، الحفيد/الحفيدة
- أقارب الدرجة الثالثة: العمة، العم، ابن/ابنة الأخ أو الأخت
- أقارب الدرجة الرابعة: ابن/ابنة العم أو العمة
توافق فصيلة الدم والأنسجة
الاعتبار الأساسي في التقييم بين متلقي الكلى ومتبرع الكلى هو توافق فصيلة الدم. إذا كان بإمكانك التبرع بالدم لشخص ما، يمكنك أيضًا التبرع بالكلى. عامل Rh ليس له أهمية في زراعة الكلى. أي أن الشخص السلبي لعامل Rh يمكنه التبرع بالكلى لشخص إيجابي لعامل Rh أو العكس. في حالة عدم وجود توافق في فصيلة الدم، يتم طرح الزراعة المتبادلة على جدول الأعمال. تعتمد هذه الزراعة على مبدأ تبادل الكلى لما لا يقل عن زوجين.
يظهر مبدأ توافق فصيلة الدم في الجدول أدناه.
المتبرع المتلقي
A A أو AB
B B أو AB
0 A، B، AB أو 0
AB AB
-فصيلة الدم AB يمكنها تلقي الكلى من جميع فصائل الدم.
-المجموعة 0 (صفر) يمكنها التبرع بالكلى لجميع فصائل الدم.
في حالة عدم توافق الأنسجة
من المهم معرفة ما إذا كان هناك عدم توافق في الأنسجة بدلاً من توافق الأنسجة. تختلف مجموعات أنسجة الكلى من المتبرع عن المتلقي، باستثناء أن المتلقي والمتبرع توأمان متطابقان. في حالة زراعة الكلى من الأم والأب لأطفالهم، غالبًا ما يكون هناك تشابه في الأنسجة بنسبة خمسين بالمائة. في حالة الزراعة بين الزوج والزوجة غير الأقارب، لا يُلاحظ تشابه في الأنسجة بشكل متكرر. ومع ذلك، يمكن إجراء زراعة الكلى بنجاح. المحدد الرئيسي هو ما إذا كان هناك دفاع تم تطويره مسبقًا ضد أنسجة الكلى المراد زرعها. تفحص الاختبارات ما إذا كان هناك عدم توافق بهذا المعنى. تقييم نتائج هذه الاختبارات على أنها «مؤهل لزراعة الكلى» يعني أنه بعد زرع الكلى المستلمة من المتبرع للمتلقي في الجراحة، لن يكون هناك عائق لعمل الكلى من حيث الجهاز المناعي عند فتح الأوعية الدموية.
في الفترة التي تلي إجراء العملية، يتم تطبيق علاج دوائي مدى الحياة حتى لا يدرك المريض أن الكلى المزروعة له تنتمي إلى شخص مختلف ولا يرفض العضو. يتم تطبيق هذا العلاج، الذي يسمى العلاج المثبط للمناعة، بشكل أكثر كثافة قليلاً في فترة ما بعد الجراحة المبكرة، وبعد الأشهر الثلاثة الأولى، يتم تطبيقه عن طريق تقليل الجرعات والأعداد. ومع ذلك، فهو علاج مدى الحياة. حقيقة أن المتلقي أو المتبرع لديه التهاب الكبد الفيروسي ليست عقبة مطلقة أمام الزرع. يمكن إجراء الزرع عن طريق إجراء الفحوصات والاختبارات والعلاجات الوقائية اللازمة.
ما هي مدة حياة الكلى المزروعة؟
في الأدبيات، هناك كلى مزروعة عملت لأكثر من 30 عامًا، كما أن هناك مرضى فقدوا كلاهم في السنة الأولى بعد الزرع. معدلات النجاح المبلغ عنها بعد زراعة الكلى من متبرع حي تتراوح بين 93-98٪. بسبب معدلات النجاح العالية، أصبحت «زراعة الكلى» المعيار الذهبي للعلاج. ومع ذلك، لا ينبغي أن ننسى أنه في النهاية، زراعة الكلى هي طريقة علاج. لذلك، فهو ليس علاجًا يعد بنجاح بنسبة 100٪. هناك العديد من العوامل التي تحدد النجاح. العديد من العوامل مثل الحالة الصحية العامة للمريض، والعادات الاجتماعية (التدخين، الكحول)، وخبرة الفريق الذي سيجري العلاج، وتناول المريض للأدوية بعد العلاج في الوقت المحدد وفقًا لتوصيات أطبائه، والامتثال لفحوصات العيادات الخارجية، تؤثر على النتيجة.
يمكن أن يحدث رفض الكلى عندما يتوقف المريض، الذي مرت فترة طويلة بعد زراعة الكلى دون أي مشاكل، عن تناول أدويته دون استشارة طبيبه. لذلك، يتم الشرح بالتفصيل أن المرشح لزراعة الكلى سيستخدم الأدوية بعد الزرع وسيحضر لفحوصات العيادات الخارجية المنتظمة.
ماذا يحدث في حالة رفض العضو؟
من الممكن أن يحاول الجسم رفض العضو حتى عندما يطبق المرضى والأطباء كل شيء بشكل مناسب. من حيث الكشف المبكر عن هذه الحالة، فإن فحوصات العيادات الخارجية مهمة للغاية. في تثقيف المريض، يتم شرح المواقف والشكاوى التي قد تحدث إلى جانب فحوصات العيادات الخارجية ويتم التأكد من أنهم يتقدمون إلى أطبائهم في الحالات المحتملة. في هذه الحالات، يتم إدخال المريض إلى المستشفى ويتم تطبيق علاج رفض العضو. معظم المرضى الذين يعانون من رفض العضو يستجيبون للعلاج. في هذه الأثناء، قد يكون من الضروري إجراء خزعة من الكلى المزروعة. يتم تحديد العلاج الذي سيتم إعطاؤه وفقًا لنتيجة الخزعة، وهي الطريقة التي تحدد بشكل أكثر وضوحًا رفض العضو. في بعض المرضى، يتم إجراء خزعة لغرض السيطرة بعد العلاج. بهذه الطريقة، يتم تقييم فعالية العلاج.
تظهر التجربة التي تم الحصول عليها حتى الآن أن زراعة الكلى في المرضى المؤهلين تمنح المرضى كلاً من الحرية ونوعية حياة عالية مقارنة بغسيل الكلى بالدم أو غسيل الكلى البريتوني. من أجل إجراء تقييم المخاطر بشكل صحيح، من الضروري تقييم مخاطر طرق غسيل الكلى، والتي تعد بديلاً لزراعة الكلى. بينما تعتبر علاجات غسيل الكلى البديل الوحيد للمرضى الذين لا يستطيعون إجراء زراعة الكلى، فإن زراعة الكلى هي المعيار الذهبي للعلاج لجميع المرضى الآخرين.
كم من الوقت يستغرق الاستعداد لزراعة الكلى؟
قد تختلف مدة الزرع اعتمادًا على نتائج الفحص والتحضير لمتلقي الكلى والمرشحين المتبرعين. يمكن إكمال التحضيرات في 3-4 أيام عمل ما لم تكن هناك أمراض مصاحبة أو نتائج تتطلب مزيدًا من التحقيق. زراعة الكلى ليست علاجًا يكتمل بالجراحة. تبدأ بالجراحة وتستمر مدى الحياة. لذلك، قد تختلف العملية حتى اكتمال التحضيرات من شخص لآخر. لأن الهدف هو تحقيق أعلى معدل نجاح، خاصة في زراعة الكلى من متبرع حي.
من يمكنه أن يكون متبرعًا بالكلى؟
أي شخص يبلغ من العمر 18 عامًا أو أكبر، والذي يمكنه اتخاذ قرار بشأن جسده، والذي يتمتع بصحة عقلية جيدة، يمكن أن يكون متبرعًا بالأعضاء. عند تقييم متبرع الكلى في مركز زراعة الكلى بجامعة يديتبه، يتم البدء بعمليات الفحص ويفضل مع الأشخاص الذين هم متطوعون في الأسرة قدر الإمكان في سن أكبر. من ناحية أخرى، يتم تقييم الحالات التي يكون فيها المتبرع الطوعي بالكلى واحدًا فقط بما يتماشى مع حالة المريض. في تقييم عمر المتبرع بالكلى، يمكن ملاحظة اختلافات جدية بين العمر العظمي والعمر البيولوجي. في بعض الأحيان يمكن أن يكون شخص يبلغ من العمر 70 عامًا اعتنى بنفسه جيدًا وتجنب العادات الاجتماعية الضارة مرشحًا أكثر مثالية من شخص شاب. لذلك، العامل الحاسم هو الصحة العامة للمتبرع. يمكن للأشخاص الأصحاء التبرع بكلية واحدة.
متى يتم الدخول إلى المستشفى للجراحة؟
باستثناء الحالات الخاصة، يتم الدخول إلى المستشفى في اليوم السابق للجراحة. يتوقف التغذية الفموية بعد منتصف الليل. يبدأ العلاج المثبط للمناعة ليلاً قبل الجراحة. يجب على أقارب المريض الذي تم إدخاله إلى المستشفى لزراعة الكلى أن يعرفوا أنه لا توجد عملية زيارة قياسية للمرضى في هذه الفترة. قبل الدخول إلى المستشفى، من المهم للغاية إبلاغ أقارب المرضى بأنهم يمكن أن يزيدوا من خطر العدوى. حتى لو جئت إلى المستشفى، لا يُسمح لك بأي حال من الأحوال بدخول غرفة المريض.
ماذا يحدث خلال عملية الجراحة؟
في صباح يوم العملية، يتم نقل المتبرع بالكلى ثم متلقي الكلى إلى العملية الجراحية. بعد مغادرة المرضى للغرفة، يتم نقلهم إلى غرفة العمليات. يتم مراجعة جميع الملفات والتحقق منها من قبل فريق التخدير ويتم تنويم المرضى بعد الاستعدادات اللازمة. يبقى المريض الذي أجرى زراعة الكلى طوال الليل في العناية المركزة. المريض مستيقظ، ويُحتفظ به في العناية المركزة من أجل المتابعة الدقيقة فقط. في صباح اليوم التالي، بعد تقييم وفحص جميع النتائج، يتم نقله إلى الجناح.
يتم إجراء العملية الجراحية للمتبرع بالكلى بطريقة مغلقة. بعد الجراحة، يتم توجيهك إلى الجناح بمجرد أن يصبح ذلك مناسبًا من قبل فريق التخدير.
في مساء الجراحة، تقوم الممرضة بإخراجك من السرير للمشي الأول، ويبدأ تمرين التنفس. يتم خروج المتبرعين بالكلى في غضون 2-3 أيام، ومتلقي الكلى في حوالي 7 أيام بعد الدخول إلى المستشفى.
بعد أسبوع واحد من خروج المتبرع بالكلى من المستشفى، يتم دعوته لإجراء فحص. يتم التخطيط لجدول المتابعة الذي سيتم تطبيقه بعد ذلك. لا حاجة للمتبرعين بالكلى لاستخدام الأدوية المنتظمة بعد الجراحة. يمكنهم العودة إلى عملهم. ليس لديهم حظر على نظامهم الغذائي، بشرط أن يبقوا ضمن حدود قواعد الأكل الصحي. يبدأ التدريب على الأدوية لمتلقي الكلى من اليوم الثاني. يتم مراجعة التدريب المقدم خلال فترة الاستشفاء قبل الخروج من قبل منسق زراعة الأعضاء بالتفصيل الكامل واستكماله.
ما نوع طريقة العلاج هي الزراعة المتبادلة؟ عندما لا يمكن تنفيذ زراعة الكلى بين المتلقي والمتبرع بسبب عدم توافق فصيلة الدم أو الأنسجة، فهو استبدال الكلى مع زوجين يواجهان مشاكل مماثلة. عمليات المتبرع والمتلقي التي يتم إجراؤها والعلاج المطبق هي نفسها. إنه فقط استبدال المتبرع المعني. لذلك، يجب أن تكون أعمار المتبرعين بالكلى قريبة من بعضها البعض في الزراعة المتبادلة.
من هم أعضاء فريق زراعة الأعضاء؟
يمكن إجراء زراعة الأعضاء في مستشفيات كاملة مبنية لهذا الغرض. في مركز الفريق يوجد: الطبيب المسؤول عن مركز زراعة الأعضاء، منسق زراعة الأعضاء والأنسجة، طبيب زراعة الكلى، طبيب زراعة الكبد، الجراح المساعد، طبيب القلب، طبيب الرئة، طبيب التخدير، طبيب العناية المركزة، طبيب الجهاز الهضمي، طبيب الكلى، الطبيب النفسي، أخصائي العلاج الطبيعي، أخصائي التغذية، ممرضة الزراعة.
ما الذي يجب على المرضى الذين خرجوا من المستشفى الانتباه إليه في منازلهم؟
غالبًا ما يُظهر المرضى الذين خضعوا لزراعة الكلى حساسية شديدة لتنظيف المنزل خوفًا من العدوى. مصدر العدوى غالبًا ما يكون أيدينا. جعل المنزل معقمًا أمر مستحيل وغير ضروري على حد سواء. يكفي تجنب الاتصال الوثيق مع شخص مصاب بمرض فيروسي سهل العدوى مثل الإنفلونزا ونزلات البرد في المنزل، وتهوية جيدة للمنزل، وتنظيف اليدين بشكل صحيح بعد استخدام المرحاض، وفصل المناشف، واستخدام الصابون السائل. استخدام الأقنعة مفيد فقط في البيئات المزدحمة التي ليست جيدة التهوية. لا حاجة لاستخدام الأقنعة في الهواء الطلق. لا ضرر على المريض من تناول العشاء ومشاهدة التلفزيون مع عائلته في منزله بعد الخروج من المستشفى. يوصى بالتمارين مع المشي الخفيف طالما يسمح الطقس بذلك. لا يُنصح بقيادة السيارة بمفرده خلال الشهر الأول بعد الخروج. في فحوصات العيادات الخارجية، يتم التخطيط لأنشطة الحياة اليومية بمعرفة طبيبك. يتم إصدار تقرير لمدة 3 أشهر للمرضى الذين تلقوا زراعة الكلى بعد الخروج. بعد 3 أشهر، يُسمح لهم ببدء العمل حسب حالة المريض.
هدفنا من زراعة الكلى هو إعادة مرضانا إلى عملهم وإنتاجيتهم.
ما الذي يجب مراعاته بشأن التغذية؟
- بعض الأطعمة، «لا سيما الجريب فروت»، التي تؤثر على الأدوية في التغذية بعد زراعة الكلى محظورة بشكل صارم. لأنها يمكن أن تسبب زيادة كبيرة في مستوى الدم للدواء المثبط للمناعة المستخدم.
- قد لا يُنصح بشاي الخلطات العشبية المصنوعة في بائع الأعشاب الطبية من حيث آثارها غير المعروفة حيث يمكن أن تحتوي على العديد من النباتات المختلفة. يُنصح بالمطبخ المتوسطي بزيت الزيتون ضمن حدود الأكل الصحي.
- قد تكون هناك زيادة كبيرة في الشهية بسبب تطبيع قيم الكرياتينين، ودواء الكورتيزول المستخدم. لذلك، من الضروري الانتباه إلى التغذية دون الانخداع بالشهية. يجب ملاحظة أن زيادة الوزن يمكن أن تدعو إلى مشاكل صحية إضافية. من الضروري تجنب الأطعمة السكرية، والمعجنات والملح. استهلاك السلطة هو أكثر العادات الغذائية فائدة. ومع ذلك، من المهم للغاية غسل مكونات السلطة جيدًا واستخدامها بعد نقعها في الخل. لا ينبغي استهلاك المنتجات الغذائية المباعة في الخارج.
هل يمكن استخدام وسائل النقل العامة؟
بعد إجراء عملية الزرع، لا يُنصح باستخدام وسائل النقل العامة المزدحمة جدًا مثل المتروباص، أو التواجد في الأماكن سيئة التهوية، وذلك بسبب خطر الإصابة بالأمراض المعدية التي تنتقل عبر الجهاز التنفسي.
وفي حال الاضطرار إلى دخول مثل هذه الأماكن المزدحمة لأي سبب، يجب ارتداء الكمامة. كما ينبغي الاهتمام بنظافة اليدين جيدًا بعد مغادرة هذه الأماكن.